【標準治療】コラム > 産科
体外受精/胚移植
【たいがいじゅせい/はいいしょく】

In Vitro Fertilization:IVF/Embryo Transplantation:ET
体外で受精させた卵を直接子宮に戻す方法を体外受精といいます。受精卵が4細胞に分裂した時点で子宮に移植するので、胚移植が正式な呼び名です。例えば左右の卵管が完全につまっていたり、以前は一般不妊治療では妊娠が不可能であったような場合でも、体外受精により妊娠が可能になることがあります。
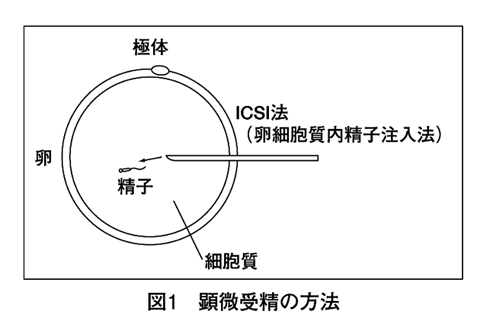
1978年にイギリスで初めて行われて以来、現在では体外受精の技術はすっかり根づいたものになりました。そして体外受精をさらに進歩させた顕微受精(図1:顕微授精の方法)や、卵管に直接卵子と精子を送りこむギフト法などの治療法も加わり、これらを総称して不妊治療の高度医療といいます。
一般不妊治療を2年行って妊娠しなければ体外受精に進んだほうが妊娠しやすい、というのが不妊治療の主流の考えです。また、年齢的に余裕がない場合や複数の不妊原因があって治療が非常に困難な例では、2年もまたずに1年以内に高度医療に進むことがあります。
母体年齢については原則として45歳以上は実施しません。40歳以上の場合は成功率が低下すること、流産率の増加、先天異常児出産の可能性の増加について説明し、納得が得られた場合は実施します。
体外受精の妊娠率は、施設によって多少のばらつきがありますが、約20~30%です。したがって、1回で妊娠できるようであれば幸運で、他の場合は何回か繰り返して行います。国から援助金も出るようになりました。
《体外受精の適応》
[1]卵管不妊
・両側の卵管欠損
・卵管形成術が不可能な場合(複数箇所での卵管の閉塞など)
・卵管形成術が不成功に終わった場合
[2]子宮内膜症:リュープリン治療、手術療法などにもかかわらず2年以上妊娠に至らない場合
[3]乏精子症・精子無力症(精子の運動率が低いなど)
[4]性交後試験(ヒューナーテスト)の成績の悪い場合
[5]抗精子抗体陽性の場合
[6]原因不明不妊症(3年以上妊娠に至らない場合)
■■標準治療■■
1)排卵を誘発
スプレキュアやナニサールなどの鼻腔に噴霧する薬などを、基礎体温が高温相になった中頃から開始したり、月経開始後(排卵を調節するためと排卵誘発剤の効果をあげるため)にします。同時に、感染症予防のために夫婦で抗生剤を服用します。
月経の3~6日頃から排卵誘発剤のHMG(ヒト閉経期尿性あるいはリコンビナント性腺刺激ホルモン)注射を開始します。10日目前後で超音波検査を行い、卵胞の直径が2cmほどに成熟したことを確認した上で、最後にHCGの注射を打ち、排卵を促進させます。そして約34時間後に採卵します。内服クロミフェン採卵と単一胚盤胞移植も普及してきています。
2)卵子の採取(採卵)
経膣超音波のプローブの先に針をつけ、膣から卵巣に向かって針を差し込み、卵胞液ごと卵子を吸引します。約10個ほど採取された卵子は洗浄の上、状態のよいものが選ばれ、培養液の中で数時間成熟させます。
3)精子をとる
採卵と並行して夫はマスターベーションで精子を採取します。精液を洗浄、濃縮した上で、運動性のいい精子を選びます。
4)卵子と精子を一緒にする(媒精〈ばいせい〉)
専用容器の中に卵子と精子を入れます。
5)受精
精子が卵子のまわりの透明帯を破って進入し、受精が成立します。48時間後には細胞分裂により4つの細胞に分割されます。
6)胚移植
受精卵を専用のチューブに入れ、子宮内に差し入れたところで受精卵を放ちます。着床、妊娠率を高めるために通常は1個だけでなく複数の受精卵を子宮内に戻しますが、多胎妊娠を避けるために日本では最多で3個までにするのが普通です。
7)着床
受精卵が子宮内膜に落ち着き、着床となると妊娠が成立します。血液検査や尿検査により判定します。
図2:体外受精の方法
体外受精の妊娠率は、医療施設によって多少のばらつきがありますが、約20~30%です。したがって、1回で妊娠できるようであれば幸運といえます。多くの場合は、体外受精を何回か繰り返します。 (中村はるね)
 | 寺下医学事務所 (著:寺下 謙三) 「標準治療」 JLogosID : 5036610 |








